神奈川県保険医協会とは
開業医を中心とする保険医の生活と権利を守り、
国民の健康と医療の向上を目指す
TOP > 神奈川県保険医協会とは > 私たちの考え > 2022/9/14 政策部長談話 「感染症初期対応の医療確保措置を前向きに評価する 感染『有事』へ減収補償の制度化は機動性確保に緊要」
2022/9/14 政策部長談話 「感染症初期対応の医療確保措置を前向きに評価する 感染『有事』へ減収補償の制度化は機動性確保に緊要」
感染症初期対応の医療確保措置を前向きに評価する
感染「有事」へ減収補償の制度化は機動性確保に緊要
神奈川県保険医協会
政策部長 磯崎 哲男
診療報酬支払システムを活用し、感染「有事」の医療経営基盤を下支え
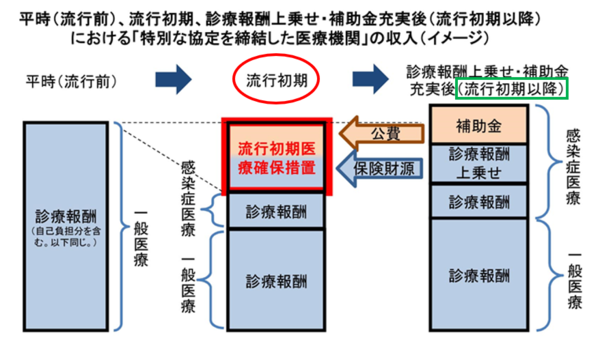
感染症法改定を視野に9月2日、政府の「新型コロナウイルス感染症対策本部」が決定した「次の感染症危機に備えるための対応の具体策」に、協定締結医療機関への感染症流行初期の減収補償策が盛り込まれた。これは診療報酬の支払いシステムを通じ、事前に発熱外来やコロナ病床確保等を都道府県と協定を締結した医療機関へ、前年同月の保険収入の支払いを約するもの。患者負担に影響しない。これにより、感染「有事」に、「迅速」、「個別」、「確実」に従前と同程度水準の保険収入の確保となる。このスキームの本旨は、われわれが、コロナ禍当初より求めていた、減収補填の診療報酬の係数補正支払いと、本質的に通じるものである。この感染「有事」に備える、制度確立の方向をわれわれは前向きに評価する。
「流行初期医療確保措置」で保険収入を患者負担減収分まで補填
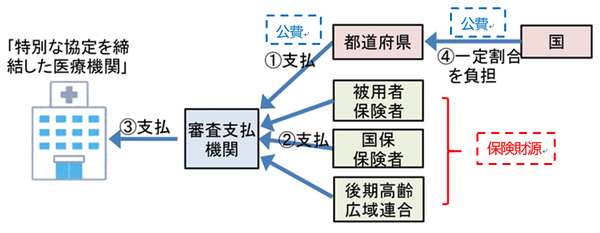
対策本部が決定した「新型コロナウイルス感染症に関するこれまでの取組を踏まえた次の感染症危機に備えるための対応の具体策」は、「流行初期医療確保措置」を明記。感染危機に際し、「初動対応等を含む特別な協定(「特別な協定」)を締結した医療機関に対して、都道府県は、感染症流行初期において感染症流行前と同水準の医療の確保を可能とする措置(「流行初期医療確保措置」)を講ずる」と説き、「流行初期医療確保措置は、当該感染症に対する診療報酬の上乗せや補助金による支援が充実するまでの暫定的な支援とし、その措置額については、感染症発生・まん延時の初期に、特別な協定に基づいて対応を行った月の診療報酬と感染症発生・まん延時以前の直近の同月の診療報酬の額等を勘案した額とする。流行初期医療確保措置のための費用については、公費とともに、保険としても負担することとする」とした。
9月8日には社保審・医療保険部会にこの「流行初期医療確保措置」の具体案を提示。「「初動対応等を含む特別な協定を締結した医療機関」について、協定に基づく対応により経営の自律性(一般医療の提供)を制限して、大きな経営上のリスクのある流行初期の感染症医療(感染患者への医療)の提供をすることに対し、診療報酬の上乗せや補助金等が充実するまでの一定期間に限り、財政的な支援を行う。」とし、「支援額は、感染症医療の提供を行った月の診療報酬収入が、感染症流行前の同月の診療報酬収入を下回った場合、その差額を支払う」とした。
しかも、差額分は診療報酬での丸々の負担とはせず、半分は公費を投入し負担するとし、流行初期以降の補助金上積みもポンチ絵(イメージ)で図示した。つまり保険者の診療報酬での補填への負担を減殺し、病院団体等のコロナ病床確保への補助金の廃止懸念を払拭する内容となっている。
更には、患者負担分と公費医療給付分も「補填」するとし、診療報酬収入の差額に補正調整を施し、「全額補填」となるようにする。国民医療費の構成割合で医療保険等給付分が8/10であり全額補填10/10とするため、10/8を乗じるとした(∵8/10×10/8=10/10)。
前回8月19日の同部会に示した、「事業継続確保措置(減収補償)」から事業趣旨に沿った「流行初期医療確保措置」「支援額」へとネーミングを変更。流行初期以降の諸制度整備も想定においた。
これにより機動的に感染「有事」に対応する経営支援の初の制度確立、今後の橋頭保となる。
感染「有事」の経営リスク支援と災害「有事」の経営救済制度の峻別に道筋
なぜ、感染「有事」の減収補償の仕組みが必要なのか。コロナ禍の当初、災害有事の「概算請求」の適用が医療界から要望された。これは、レセコンやカルテの損壊に対応した特例措置である。「直近3カ月の1日当たり診療報酬支払額」×「診療した実日数」の算出方法で請求額が支払われる。実務上は、所定の「概算請求届出書」に実日数のみ記入し、医療機関が支払基金に提出する方法である。いわば、日数計算払いである。
感染「有事」の場合、これでは限界がある。発熱外来等で院長や看護師等が感染した場合に、休診を余儀なくされる。日数計算払いでは休診分の保険収入はなく、診療報酬の前年同月水準への復元にはならない。だからこそ、感染「有事」へ対応する減収補償策、方法論が必要なのである。
今回の措置を巡り、保険者負担、つまり保険料負担への批判、異論が依然とある。が、災害「有事」の概算請求で保険料は使われている。概算請求は診療報酬支払いの「特例ルール」で、通常の請求との「差額」は発生している。災害現地での診療は通常と比し不十分で患者数も少なく、実態は過少となる。しかし、通常の平均支払額、つまり差額を織り込んで、日数計算をして支払われる。この支払額に関し、支払基金から保険者への請求は、平時の実績での按分がなされており、保険料負担である。
これを殊更、診療報酬の公費、保険料を分離し、感染「有事」の「特例ルール」について、保険料云々と論(あげつら)うのは奇異であり、筋が違っている。
日本の医療制度は診療報酬をランニングコストとし、施設整備の減価償却費もコミコミで評価し運営
日本の医療は、公的な皆保険制度の下、「民間」医療機関を主体にして提供されている。医療機関の開設にあたり、建物やテナント、医療機器、医療設備などは、開設する医師が「資金」を工面する。このキャピタルコストを国は負担しない。日々の診療のランニングコストのみ診療報酬とし医療保険から支払う。この診療報酬は純粋な診療行為の対価ではなく、「施設基準」「人員基準」が設定されるなど構造設備費用や医療専門職の賃金も組み込んでいる。大病院の紹介等の診療連携や、医療情報連携をはじめ、過去には面積加算、食堂加算、院内感染防止加算など、政策目的での診療報酬項目も数多い。
健康保険法は第一条で疾病に関して保険給付を行い国民の生活の安定と福祉の向上に寄与することを目的とし、第二条で、社会経済情勢の変化等に対応し、国民が受ける医療の質の向上を総合的に図らなければならないと理念規定している。保険給付の「療養の給付」を裏付ける費用が診療報酬である。要は、感染「有事」の社会経済情勢に対応して、面として提供している地域医療の質の向上が毀損されて持続が困難にならないよう総合的に対応を図ることは法の本旨に適っている。そのため、療養の給付の費用である、ランニングコストの診療報酬を「有事」に工夫することは何も矛盾していない。現実は保険者の多くはコロナ禍で、平時水準を下回る医療費減で経常支出減少となり財政余裕が生じている。
大事な点は、保険者には保険給付を被保険者(患者・国民)にする責任があり、保険者が直接、医療提供できないので保険医療機関の「指定」という厚生局を通じた集団契約を結び、医療提供(療養の給付)がなされている法律の建付けへの理解である。
診療報酬に軸足をおいた減収補填が、「骨太方針」に格上げされた事実は重い
財政審議会は20年秋の「令和3年度予算の編成等に関する建議」(20.11.25)で「執行の迅速性や措置の継続性を含めた予見可能性、さらには診療科別のばらつきへの対応可能性からは、緊急包括交付金のような交付金措置よりも診療報酬による対応の方が優れており、新型コロナの流行の収束までの臨時の時限措置としての診療報酬による対応に軸足を移すべき」とし、21年度介護報酬改定で係数補正を下敷きにした通所介護等の「特例措置」が部分的に実現。21年春の財政審「建議」(5/21)では「前年同月ないし新型コロナ感染拡大前の前々年同月水準の診療報酬を支払う簡便な手法を検討すべき」と踏み込み脚注で当協会提案の方法論と同じものを紹介。22年春の「建議」(5/25)は、「提言」として再度、説き対価性や法制化の拘泥へ詳述反論、減収以外のコロナ対応の公費支援を否定していないことを踏み込んで明記。極めつけは、「骨太方針2022」に「補助の在り方について、これまでの診療報酬の特例等(脚注:過去の収入に応じた支払いを含む)も参考に見直す」と記され、"格上げ"となっている。
今回の提案に至るまで、数多くの紆余曲折や交渉・調整、知恵の絞りあいがあったことは想像に難くない。厚労省、財務省の労を多としたい。
制度の確立の優先を 感染「有事」の機動性が重心 制度趣旨の不理解は禁物
今回の提案は、感染症法の下での「確立した制度」とし、巷の揣摩臆測や恣意的運用の疑念を排除した点や、減収補填も、保険給付の支払い分のみの補填でなく、患者負担の減収分を勘案し、10/8(=1.25)を乗じて全額補填とした点が特徴である。無論、患者負担には何も影響しない。協定締結する医療機関の対象も広い。病床確保、発熱外来の他にも、自宅療養者への医療提供、後方支援、人材派遣、個人防護具(PPE)の備蓄「等」、となっている。「迅速」な減収補填は診療報酬の支払いシステムを活用するしかなく、社会保険診療報酬支払基金法の定めにより、診療報酬のほかに「補助金」を支払基金が支払うことはできない。今回は、厚労省と財務省のギリギリの折衷案の感が強い。
日医の猪口雄二副会長(全日病会長)は9月8日の医療保険部会で、コロナ禍初期を振り返り、受診控え等によって減収は避けられないとし、「この措置があることで感染症対応をする病院の医療が継続できることになる」と実現を要望している。この早い賛意は、象徴的である。
一部で補助金の精算規定への誤解があるが、制度趣旨は感染「有事」の「機動性の確保」にあり、医療機関の士気を挫くものではない。経時的に経営支援の補助金と併給は考えにくいが、それの誹りが生じた際の予防線に近い。
この秋の臨時国会での成立と24年度実施で、足下の経営難に適用はないが、今後、感染「有事」に即応する制度確立の意義は大きい。われわれは、このことへ積極的な評価をし、あわせて現下への適用や過去遡及と、未だコロナ禍前へ減収回復がままならない医療機関の救済を強く期待する。
2022年9月14日
流行初期医療確保措置について<2022.9.8 社保審医療保険部会資料より 一部改編>
【次の感染症危機に備えた感染症法等の改正(抜粋)】都道府県等と医療機関等は、感染症発生・まん延時の具体的な役割・対応等(病床、発熱外来、自宅療養者等に対する医療の提供、後方支援、人材派遣、個人防護具の備蓄等)について、あらかじめ、医療機関等の機能を踏まえ協定を締結することとする。
感染症初期対応の医療確保措置を前向きに評価する
感染「有事」へ減収補償の制度化は機動性確保に緊要
神奈川県保険医協会
政策部長 磯崎 哲男
診療報酬支払システムを活用し、感染「有事」の医療経営基盤を下支え
感染症法改定を視野に9月2日、政府の「新型コロナウイルス感染症対策本部」が決定した「次の感染症危機に備えるための対応の具体策」に、協定締結医療機関への感染症流行初期の減収補償策が盛り込まれた。これは診療報酬の支払いシステムを通じ、事前に発熱外来やコロナ病床確保等を都道府県と協定を締結した医療機関へ、前年同月の保険収入の支払いを約するもの。患者負担に影響しない。これにより、感染「有事」に、「迅速」、「個別」、「確実」に従前と同程度水準の保険収入の確保となる。このスキームの本旨は、われわれが、コロナ禍当初より求めていた、減収補填の診療報酬の係数補正支払いと、本質的に通じるものである。この感染「有事」に備える、制度確立の方向をわれわれは前向きに評価する。
「流行初期医療確保措置」で保険収入を患者負担減収分まで補填
対策本部が決定した「新型コロナウイルス感染症に関するこれまでの取組を踏まえた次の感染症危機に備えるための対応の具体策」は、「流行初期医療確保措置」を明記。感染危機に際し、「初動対応等を含む特別な協定(「特別な協定」)を締結した医療機関に対して、都道府県は、感染症流行初期において感染症流行前と同水準の医療の確保を可能とする措置(「流行初期医療確保措置」)を講ずる」と説き、「流行初期医療確保措置は、当該感染症に対する診療報酬の上乗せや補助金による支援が充実するまでの暫定的な支援とし、その措置額については、感染症発生・まん延時の初期に、特別な協定に基づいて対応を行った月の診療報酬と感染症発生・まん延時以前の直近の同月の診療報酬の額等を勘案した額とする。流行初期医療確保措置のための費用については、公費とともに、保険としても負担することとする」とした。
9月8日には社保審・医療保険部会にこの「流行初期医療確保措置」の具体案を提示。「「初動対応等を含む特別な協定を締結した医療機関」について、協定に基づく対応により経営の自律性(一般医療の提供)を制限して、大きな経営上のリスクのある流行初期の感染症医療(感染患者への医療)の提供をすることに対し、診療報酬の上乗せや補助金等が充実するまでの一定期間に限り、財政的な支援を行う。」とし、「支援額は、感染症医療の提供を行った月の診療報酬収入が、感染症流行前の同月の診療報酬収入を下回った場合、その差額を支払う」とした。
しかも、差額分は診療報酬での丸々の負担とはせず、半分は公費を投入し負担するとし、流行初期以降の補助金上積みもポンチ絵(イメージ)で図示した。つまり保険者の診療報酬での補填への負担を減殺し、病院団体等のコロナ病床確保への補助金の廃止懸念を払拭する内容となっている。
更には、患者負担分と公費医療給付分も「補填」するとし、診療報酬収入の差額に補正調整を施し、「全額補填」となるようにする。国民医療費の構成割合で医療保険等給付分が8/10であり全額補填10/10とするため、10/8を乗じるとした(∵8/10×10/8=10/10)。
前回8月19日の同部会に示した、「事業継続確保措置(減収補償)」から事業趣旨に沿った「流行初期医療確保措置」「支援額」へとネーミングを変更。流行初期以降の諸制度整備も想定においた。
これにより機動的に感染「有事」に対応する経営支援の初の制度確立、今後の橋頭保となる。
感染「有事」の経営リスク支援と災害「有事」の経営救済制度の峻別に道筋
なぜ、感染「有事」の減収補償の仕組みが必要なのか。コロナ禍の当初、災害有事の「概算請求」の適用が医療界から要望された。これは、レセコンやカルテの損壊に対応した特例措置である。「直近3カ月の1日当たり診療報酬支払額」×「診療した実日数」の算出方法で請求額が支払われる。実務上は、所定の「概算請求届出書」に実日数のみ記入し、医療機関が支払基金に提出する方法である。いわば、日数計算払いである。
感染「有事」の場合、これでは限界がある。発熱外来等で院長や看護師等が感染した場合に、休診を余儀なくされる。日数計算払いでは休診分の保険収入はなく、診療報酬の前年同月水準への復元にはならない。だからこそ、感染「有事」へ対応する減収補償策、方法論が必要なのである。
今回の措置を巡り、保険者負担、つまり保険料負担への批判、異論が依然とある。が、災害「有事」の概算請求で保険料は使われている。概算請求は診療報酬支払いの「特例ルール」で、通常の請求との「差額」は発生している。災害現地での診療は通常と比し不十分で患者数も少なく、実態は過少となる。しかし、通常の平均支払額、つまり差額を織り込んで、日数計算をして支払われる。この支払額に関し、支払基金から保険者への請求は、平時の実績での按分がなされており、保険料負担である。
これを殊更、診療報酬の公費、保険料を分離し、感染「有事」の「特例ルール」について、保険料云々と論(あげつら)うのは奇異であり、筋が違っている。
日本の医療制度は診療報酬をランニングコストとし、施設整備の減価償却費もコミコミで評価し運営
日本の医療は、公的な皆保険制度の下、「民間」医療機関を主体にして提供されている。医療機関の開設にあたり、建物やテナント、医療機器、医療設備などは、開設する医師が「資金」を工面する。このキャピタルコストを国は負担しない。日々の診療のランニングコストのみ診療報酬とし医療保険から支払う。この診療報酬は純粋な診療行為の対価ではなく、「施設基準」「人員基準」が設定されるなど構造設備費用や医療専門職の賃金も組み込んでいる。大病院の紹介等の診療連携や、医療情報連携をはじめ、過去には面積加算、食堂加算、院内感染防止加算など、政策目的での診療報酬項目も数多い。
健康保険法は第一条で疾病に関して保険給付を行い国民の生活の安定と福祉の向上に寄与することを目的とし、第二条で、社会経済情勢の変化等に対応し、国民が受ける医療の質の向上を総合的に図らなければならないと理念規定している。保険給付の「療養の給付」を裏付ける費用が診療報酬である。要は、感染「有事」の社会経済情勢に対応して、面として提供している地域医療の質の向上が毀損されて持続が困難にならないよう総合的に対応を図ることは法の本旨に適っている。そのため、療養の給付の費用である、ランニングコストの診療報酬を「有事」に工夫することは何も矛盾していない。現実は保険者の多くはコロナ禍で、平時水準を下回る医療費減で経常支出減少となり財政余裕が生じている。
大事な点は、保険者には保険給付を被保険者(患者・国民)にする責任があり、保険者が直接、医療提供できないので保険医療機関の「指定」という厚生局を通じた集団契約を結び、医療提供(療養の給付)がなされている法律の建付けへの理解である。
診療報酬に軸足をおいた減収補填が、「骨太方針」に格上げされた事実は重い
財政審議会は20年秋の「令和3年度予算の編成等に関する建議」(20.11.25)で「執行の迅速性や措置の継続性を含めた予見可能性、さらには診療科別のばらつきへの対応可能性からは、緊急包括交付金のような交付金措置よりも診療報酬による対応の方が優れており、新型コロナの流行の収束までの臨時の時限措置としての診療報酬による対応に軸足を移すべき」とし、21年度介護報酬改定で係数補正を下敷きにした通所介護等の「特例措置」が部分的に実現。21年春の財政審「建議」(5/21)では「前年同月ないし新型コロナ感染拡大前の前々年同月水準の診療報酬を支払う簡便な手法を検討すべき」と踏み込み脚注で当協会提案の方法論と同じものを紹介。22年春の「建議」(5/25)は、「提言」として再度、説き対価性や法制化の拘泥へ詳述反論、減収以外のコロナ対応の公費支援を否定していないことを踏み込んで明記。極めつけは、「骨太方針2022」に「補助の在り方について、これまでの診療報酬の特例等(脚注:過去の収入に応じた支払いを含む)も参考に見直す」と記され、"格上げ"となっている。
今回の提案に至るまで、数多くの紆余曲折や交渉・調整、知恵の絞りあいがあったことは想像に難くない。厚労省、財務省の労を多としたい。
制度の確立の優先を 感染「有事」の機動性が重心 制度趣旨の不理解は禁物
今回の提案は、感染症法の下での「確立した制度」とし、巷の揣摩臆測や恣意的運用の疑念を排除した点や、減収補填も、保険給付の支払い分のみの補填でなく、患者負担の減収分を勘案し、10/8(=1.25)を乗じて全額補填とした点が特徴である。無論、患者負担には何も影響しない。協定締結する医療機関の対象も広い。病床確保、発熱外来の他にも、自宅療養者への医療提供、後方支援、人材派遣、個人防護具(PPE)の備蓄「等」、となっている。「迅速」な減収補填は診療報酬の支払いシステムを活用するしかなく、社会保険診療報酬支払基金法の定めにより、診療報酬のほかに「補助金」を支払基金が支払うことはできない。今回は、厚労省と財務省のギリギリの折衷案の感が強い。
日医の猪口雄二副会長(全日病会長)は9月8日の医療保険部会で、コロナ禍初期を振り返り、受診控え等によって減収は避けられないとし、「この措置があることで感染症対応をする病院の医療が継続できることになる」と実現を要望している。この早い賛意は、象徴的である。
一部で補助金の精算規定への誤解があるが、制度趣旨は感染「有事」の「機動性の確保」にあり、医療機関の士気を挫くものではない。経時的に経営支援の補助金と併給は考えにくいが、それの誹りが生じた際の予防線に近い。
この秋の臨時国会での成立と24年度実施で、足下の経営難に適用はないが、今後、感染「有事」に即応する制度確立の意義は大きい。われわれは、このことへ積極的な評価をし、あわせて現下への適用や過去遡及と、未だコロナ禍前へ減収回復がままならない医療機関の救済を強く期待する。
2022年9月14日
流行初期医療確保措置について<2022.9.8 社保審医療保険部会資料より 一部改編>
【次の感染症危機に備えた感染症法等の改正(抜粋)】都道府県等と医療機関等は、感染症発生・まん延時の具体的な役割・対応等(病床、発熱外来、自宅療養者等に対する医療の提供、後方支援、人材派遣、個人防護具の備蓄等)について、あらかじめ、医療機関等の機能を踏まえ協定を締結することとする。